LES LESIONS LIGAMENTAIRES DE LA CHEVILLE
Anatomie
La cheville est constituée de 3 os : l’extrémité inférieure du tibia, l’extrémité inférieure de la fibula (péroné) et le talus (astragale). Cette articulation bien qu’emboitée a besoin de ligaments pour assurer sa stabilité car elle est soumise à de fortes contraintes lors de la marche et surtout lors des activités physiques (course, saut…).
Il existe principalement 2 ligaments :
- En interne, le puissant ligament collatéral médial
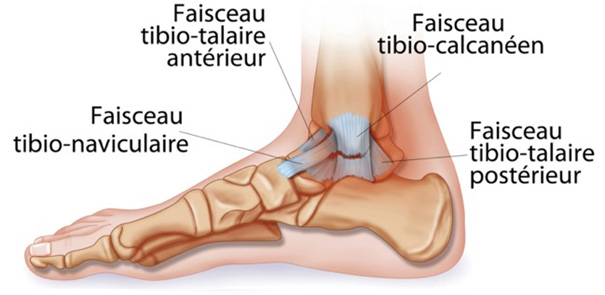
- En externe, le plus faible, le ligament collatéral latéral. C’est ce dernier qui est le plus souvent atteint dans l’entorse et plus spécifiquement son faisceau antérieur (talo-fibulaire antérieur) et parfois son faisceau moyen (fibulo-calcanéen)..
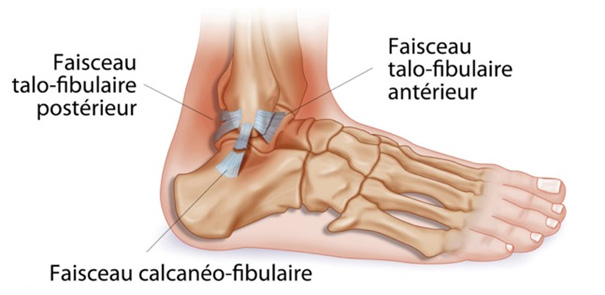
Entorse
C’est une pathologie très fréquente (6000 cas par jour en France).
Le mécanisme est le plus souvent un mouvement dit de varus-équin c’est-à-dire que le pied part vers le dedans. Le ligament latéral est étiré dans son faisceau antérieur et peut se rompre. Les autres faisceaux peuvent aussi être atteints. Selon qu’il y a simplement étirement ou au contraire rupture, on parlera d’entorse bénigne ou grave. Le bilan en urgence sera clinique plus ou moins radiologique à la recherche d’autres lésions associées selon des critères précis (d’Ottawa).
Traitement : En cas d’entorse bénigne, outre le traitement antalgique, anti-inflammatoire et la glace, on propose une immobilisation par attelle entre 10 et 21 jours. En cas d’entorse grave, l’attelle avec appui est à porter de façon rigoureuse 24/24 (sauf pour la douche) pendant 6 semaines. Parfois, on pourra proposer une botte plâtrée. Une rééducation de la cheville est importante pour un reconditionnement neuro-musculaire. Il est recommandé une consultation auprès d’un médecin du sport pour optimiser la récupération et éviter l’installation d’une instabilité chronique.
Dans 80 à 90% des cas, une guérison complète permet un retour complet aux activités antérieures vers le 3è mois. Dans 10 à 20% des cas peuvent exister des complications même en cas de traitement satisfaisant : douleurs résiduelles, laxité de cheville, fractures ostéo-cartilagineuses…
Douleurs résiduelles
Elles peuvent être liées à un conflit entre la cicatrisation hypertrophique du ligament et l’articulation de la cheville. Cela se manifeste par des douleurs latérales, à la mobilisation de la cheville. Il n’y a pas de laxité de la cheville. Une infiltration peut améliorer les symptômes de façon transitoire ou définitive. Le diagnostic évoqué cliniquement est confirmé par un arthroscanner ou une IRM de la cheville.
Le traitement se fera le plus souvent sous arthroscopie en introduisant une caméra et des instruments dans la cheville pour aller régulariser cette cicatrice. Cette chirurgie sera faite en ambulatoire. L’appui sera immédiat sous couvert d’une attelle. La rééducation sera réalisé dès 3 semaines. Ce traitement permettra une évolution favorable dans 75% des cas.
Certaines instabilités de cheville se manifestent par un micro-instabilité sur terrain accidenté et donc par des douleurs sur ce type de terrain. L’algodystrophie est une cause possible et relève souvent d’une prise en charge en centre anti-douleur. Parfois, on ne retrouve pas de cause à vos douleurs (5% des cas). Le traitement restera médical par antidouleurs
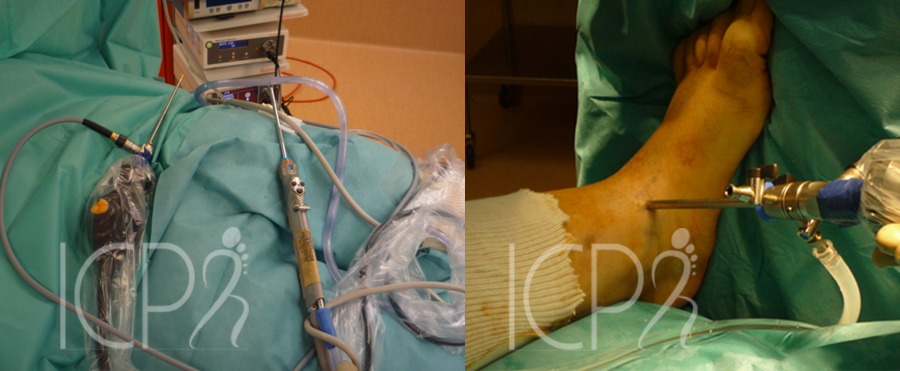
Instabilité de cheville
Elle se manifeste par des entorses à répétition et est liée à une absence de cicatrisation d’un ou plusieurs faisceaux du ligament externe.
Cliniquement, le médecin retrouve une laxité de la cheville. Elle est confirmée par des clichés dynamiques de la cheville. On y associera souvent un arthroscanner ou une IRM de la cheville pour visualiser les lésions et rechercher d’autres atteintes (comme celle du cartilage de la cheville).
Parfois, certaines instabilités sont favorisées par des troubles statiques du pied comme dans le cadre d’un pied creux ou d’une désaxation du talon vers l’intérieur.
Il peut exister des instabilités sans lésion ligamentaire, sans lésion locale de la cheville. Elles ne relèvent pas d’un traitement chirurgical mais d’une prise en charge rééducative, posturale, orthoptique, orthodontique, ORL car l’équilibre de la cheville est guidé par ces différents facteurs.
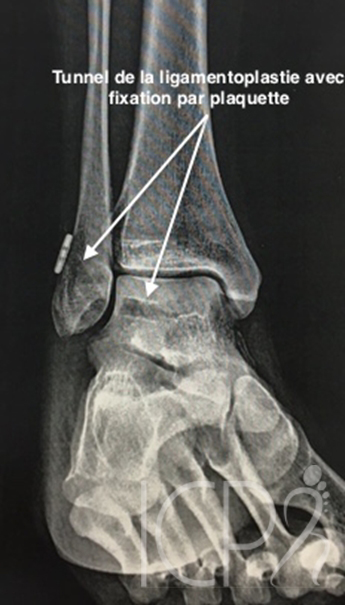
Un traitement rééducatif sera systématiquement prescrit et en cas d’échec, on aura recours à une ligamentoplastie chirurgicale pour limiter le risque d’arthrose à terme.
De nombreuses techniques existent pour stabiliser la cheville. Celles-ci peuvent être effectuées avec une courte cicatrice ou sous arthroscopie en fonction de la pathologie et de chaque cas. On peut parfois y associer d’autres gestes chirurgicaux au niveau du squelette pour corriger des facteurs favorisant la récidive des épisodes d’instabilité.
Une immobilisation par botte amovible est mise en place en post opératoire pendant une période de 3 à 6 semaines. L’appui est autorisé selon la technique employée et des lésions articulaires associées. La reprise des activités sportives est progressive entre 3 à 6 mois (ceci est à titre informatif car chaque patient aura son propre protocole rééducatif).
Complications : se reporter à la fiche de consentement éclairé.
